کاملاً بجاست که طبقهی بالای بیمارستان کودکان لوسیل پاکارد در استنفورد، درمانهایی را ارائه میدهد که تا همین چند سال پیش، غیرممکن به نظر میرسیدند.
طبقه پنجم جدید که در زمستان افتتاح میشود، مکانی شگفتانگیز است، پر از ذهنهای درخشانی که تحقیق و مراقبت درجه یک از بیمار را در هم میآمیزند تا آنچه را که در پزشکی امکانپذیر است، از نو تعریف کنند و - از همه مهمتر - جان کودکان را نجات دهند.
طبقه پنجم جایی است که کودکان بیمار برای مراقبت به آنجا میآیند و پیشرفتهای پیشگامانهای در آن حاصل میشود. به عبارت ساده، جایی است که خانوادهها برای امید به آنجا میآیند. اغلب، آنها تمام روشهای درمانی موجود را امتحان کردهاند و درد و استرس ناشی از شنیدن اینکه هیچ چیز مؤثر نبوده را تحمل کردهاند. آنها به یک پیشرفت پزشکی نیاز دارند و این دقیقاً همان چیزی است که طبقه پنجم ارائه میدهد.
برای مثال، پیتر هانسون ۱۵ ساله را در نظر بگیرید. این نوجوان باهوش و فعال سهم نسبتاً زیادی از چالشهای جدی سلامتی را تجربه کرده است، اما به لطف بیمارستان کودکان پاکارد، بر همه آنها - حتی موارد نادر - غلبه کرده است. پیتر در ۲ سالگی پیوند قلب انجام داد و به دنبال آن عفونتهای مزمن گوش، شکستگی پا، حملات مکرر ذاتالریه و دیسکینزی مژگانی گیجکننده، بیماری که در آن سلولهای مژگانی در ریهها به درستی کار نمیکنند، گریبانگیرش شد.
سپس در سن ۸ سالگی، او به لنفوم سلول T آنژیوایمنوبلاستیک مبتلا شد، سرطانی کمتر شناختهشده که قبلاً هرگز در کودکی دیده نشده بود.
کاترین هانسون، مادر پیتر، میگوید: «این بیماری آنقدر نادر بود که عملاً هیچ دادهای در مورد آن وجود نداشت. ما خوششانس هستیم که در نزدیکی پزشکان درجه یک دنیا زندگی میکنیم که میتوانند مشکلات پیچیده پزشکی پیتر را درمان کنند.»
پیوند اعضا، احتمالات را به چالش میکشد
درمانهای استاندارد سرطان روی لنفوم پیتر مؤثر نبودند، بنابراین او را به دکتر کنت واینبرگ ارجاع دادند. آن تی. و رابرت ام. باس، استاد بیماریهای خون کودکاناز آنجایی که مورد پیتر فوقالعاده پیچیده بود، واینبرگ فکر کرد که آلیس برتینا، پزشک و دارای مدرک دکترا، که در حال توسعه یک استراتژی انقلابی برای ایجاد سلولهای بنیادی اهداکننده سازگار برای بیمارانی است که تطابق کافی ندارند، میتواند کمک کند. برتینا در حال بهبود نوعی پیوند سلولهای بنیادی به نام پیوند سلولهای بنیادی هاپلو-همسان است. این پیوندها خاص هستند زیرا به پزشکان اجازه میدهند از سلولهای یکی از بستگان تا حدی مطابق استفاده کنند. برای پیتر، این پیوند مادرش بود.
کاترین میگوید: «از همان لحظهای که دکتر برتینا را ملاقات کردیم، به او اعتماد کردیم - او بسیار باهوش و فوقالعاده مهربان است. این همپوشانی میتواند نادر باشد، اما ما آن را در بسیاری از پزشکان بیمارستان کودکان پاکارد دیدهایم. من و همسرم، چارلز، اساساً برای اینکه ببینیم چه کسی میتواند اهداکننده باشد، سکه انداختیم. اهداکننده بودن واقعاً کار سختی نبود.»
کودکان ممکن است مجبور باشند مدت زیادی برای یافتن اهداکنندهی مناسب منتظر بمانند، و گاهی اوقات زمان کافی برای این کار وجود ندارد. پیوندهای هاپلو-ایدیکال تعداد کودکانی را که میتوانند پیوندهای نجاتبخش دریافت کنند، افزایش میدهد.
در مطالعات اولیه، برتینا با خیال راحت ۹۰ درصد از کودکان مبتلا به بیماریهای غیر بدخیم و نزدیک به ۷۰ درصد از کودکان مبتلا به لوسمی را درمان کرد. او با استفاده از این تکنیک در آزمایشهای بالینی، پیوند را روی بیش از ۴۰۰ بیمار انجام داده است. در مرحله بعد، او امیدوار است که این فرآیند را اصلاح کند تا خطر بیماری پیوند علیه میزبان - وضعیتی که در آن سلولهای اهداکننده به سلولهای بیمار حمله میکنند - را بیشتر کاهش دهد. او همچنین در حال انجام روشی است که آن را رویکردی پیچیده برای کاهش خطر عفونتها و عود لوسمی پس از پیوند مینامد.
پیوند سلولهای بنیادی پیتر برای برتینا بسیار چالشبرانگیز بود، زیرا او یکی از معدود افرادی در جهان بود که قلب پیوندی داشت و میتوانست پیوند سلولهای بنیادی دریافت کند. او با این خطر مواجه بود که قلب پیتر سلولهای بنیادی جدیدش را پس بزند و پیوندش ناموفق باشد. به همین دلیل آنها ابتدا پیوند اتولوگ با استفاده از سلولهای بنیادی خونساز خود پیتر را امتحان کردند. به نظر میرسید که این روش برای یک سال جواب میدهد و سپس شکست خورد. آنها فقط یک گزینه دیگر داشتند - پیوند سلولهای بنیادی هاپلو-همسان. برای کاهش خطر رد پیوند توسط قلب، برتینا سلولهای T را از خون اهداکننده کاترین - که روش استاندارد برای پیوندهای هاپلو-همسان است - خارج کرد و سپس با یک شرکت داروسازی همکاری کرد تا داروی خاصی را تولید کند که در صورت بروز مشکل، پیوند را اساساً متوقف کند. خوشبختانه، آنها این کار را نکردند.
کاترین میگوید: «پیوند سلولهای بنیادی تاکنون بهترین درمانی بود که او دریافت کرد. این روش به او اجازه داد تا بیشتر اوقات احساس خوبی داشته باشد و یک کودک عادی باشد.»
امروز - دو سال بعد - پیتر یک دانشآموز سال دوم دبیرستان معمولی است که از بازیهای ویدیویی با دوستانش، تمرین رانندگی در پارکینگها، عالی بودن در مدرسه و فکر کردن به آیندهاش لذت میبرد. تابستان گذشته او در یک اردوی پزشکی EXPLO در کالج ولزلی شرکت کرد که علاقه او را به پزشکی به عنوان یک حرفه تقویت کرد. او در مدرسه منلو در آترتون درس میخواند، جایی که والدینش معلم تاریخ هستند.
برای پیتر، نکته برجسته پیوند سلولهای بنیادی این است که او دیگر مجبور نیست مرتباً به بیمارستان برود، هرچند که از مراقبتهای فوقالعادهای که دریافت کرده سپاسگزار است.
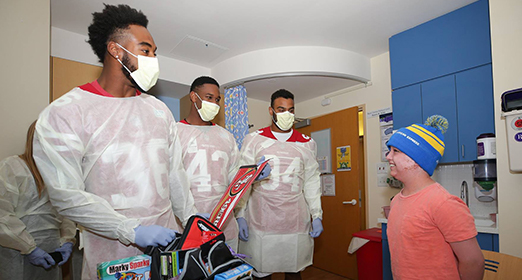
پیتر میگوید: «بهترین بخش بستری شدنم در بیمارستان پس از پیوند عضو، زمانی بود که دوستانم و بازیکنان تیم سانفرانسیسکو فورتیناینرز به ملاقاتم آمدند.»
طبقه پنجم جدید به برتینا و دیگران فضا میدهد تا تعداد پیوندهای سلولهای بنیادی انجامشده را افزایش دهند و جان کودکان بیشتری مانند پیتر را نجات دهند.
زندگی بدون تزریق خون
با میا نگوین ۴ ساله آشنا شوید، دختر بچهای پرجنبوجوش که با تالاسمی آلفا، یک اختلال خونی ژنتیکی نادر که اغلب منجر به سقط جنین میشود، متولد شده است. والدین او، سیندی و تونی، پیش از این دو پسر داشتند، اما واقعاً فرزند سوم میخواستند. آنها سالها برای بچهدار شدن تلاش کرده بودند و دو بارداریشان به دلیل تالاسمی آلفا با شکست مواجه شده بود. سپس، پس از تسلیم شدن، سیندی میا را باردار شد.
سیندی به عنوان نماینده خدمات بیمار در بنیاد پزشکی پالو آلتو (PAMF) کار میکند و تونی یک ماهیگیر در آبهای عمیق است. در دوران بارداری، سیندی به یک متخصص طب مادر و جنین در PAMF مراجعه کرد که آزمایشهایی انجام داد و تأیید کرد که میا نیز تالاسمی آلفا دارد، اما در عین حال به سیندی در مورد انتقال خون داخل رحمی پیشرفتهای که میتواند به نوزاد کمک کند تا به دوره کامل بارداری برسد، گفت. سیندی چندین بار انتقال خون انجام داد و میا را در ۳۲ هفتگی به دنیا آورد.
کمی پس از تولد، میا برای پشتیبانی ریه به بخش مراقبتهای ویژه نوزادان بیمارستان پاکارد کودکان منتقل شد و به مدت یک ماه در آنجا ماند. پس از ترخیص، میا به طور منظم برای دریافت خون به دلیل تالاسمی آلفای خود مراجعه میکرد. بهترین درمان برای اکثر تالاسمیها پیوند مغز استخوان است - نوعی پیوند سلولهای بنیادی که در آن سلولهای خونی اهداکننده به جای خون از مغز استخوان گرفته میشوند. برای دریافت پیوند، میا ابتدا باید قویتر میشد. این زمان زمانی فرا رسید که او 9 ماهه بود. خوشبختانه، برادر بزرگتر میا، آنتونی، یک اهداکننده کاملاً مناسب بود.
در آمادهسازی برای پیوند، میا تحت شیمیدرمانی قرار گرفت تا در مغز استخوانش برای سلولهای جدید جا باز شود و سیستم ایمنیاش سرکوب شود تا از رد پیوند جلوگیری شود. پس از پیوند، او چندین ماه در بیمارستان کودکان پاکارد بستری شد تا عوارض پس از پیوند خود را مدیریت کند.
سیندی میگوید: «ما از اینکه پیوند مغز استخوان موفقیتآمیز بود، بسیار آسوده خاطر شدیم. امروز، میا دیگر هیچ دارویی مصرف نمیکند و ما فقط سالی یک بار برای معاینه به او مراجعه میکنیم تا مطمئن شویم که بیماریاش عود نکرده است. تاکنون هیچ نشانهای از تالاسمی آلفا وجود ندارد. من از همه کسانی که در بیمارستان کودکان پاکارد به ما کمک کردند، بسیار سپاسگزارم. این تنها جایی است که میتوانیم این نوع مراقبت را دریافت کنیم.»
او میا را دختری شاد، بازیگوش و دخترانه توصیف میکند که عاشق پوشیدن لباس صورتی، آواز خواندن و رقصیدن است. با این حال، او یک شخصیت پسرانه کوچک در وجودش دارد - احتمالاً از پدرش - زیرا او عاشق ماهیگیری نیز هست.
سیندی میگوید: «او در اولین تلاشش یک ماهی گرفت. شاید به همین دلیل است که اینقدر آن را دوست دارد. و من هم برایش یک چوب ماهیگیری کوچک پرنسسی گرفتم.»
علاوه بر تالاسمی آلفا، پیوند سلولهای بنیادی برای درمان سایر بیماریهای ژنتیکی نادر، از جمله سندرم IPEX، نقص ایمنی ترکیبی شدید - که با داستان "پسر حبابی" مشهور شد - و یک اختلال چند سیستمی تهدیدکننده زندگی به نام دیسپلازی ایمنی-استخوانی Schimke، و موارد دیگر استفاده میشود. پتانسیل استفاده از این درمان برای بسیاری از بیماریهای دیگر وجود دارد.
طبقه پنجم، مراقبت انقلابی را از نو تعریف میکند
طبقه پنجم جدید، فضایی است که به اکتشاف اختصاص داده شده است. این طبقه ۶۵۰۰۰ فوت مربعی دارای ۴۹ تخت است و به بیمارستان کودکان پکارد این امکان را میدهد که سالانه تقریباً دو برابر کودکان مبتلا به سرطان و بیماریهای خونی و ژنتیکی را درمان کند. نیمی از این طبقه - در برج جنوبی - تحقیقات نوآورانه و درمانهای پیشگامانهای را برای کودکانی که پیوند سلولهای بنیادی و ژندرمانی دریافت میکنند، ارائه میدهد که اغلب در آزمایشهای بالینی با مرکز پزشکی قطعی و درمانی انجام میشود.
طبقه پنجم برج شمالی، مرکز نوآورانه باس برای سرطان کودکان و بیماریهای خونی را در خود جای داده است که از دههها تجربه و جدیدترین علم برای درمان کودکان مبتلا به سرطان و بیماریهای خونی مانند کمخونی داسیشکل، هموفیلی و موارد دیگر استفاده میکند. چندین آزمایش بالینی با استفاده از جدیدترین روشهای درمانی سرطان در حال حاضر در حال انجام است و بسیاری دیگر در راه است.
یکی از امیدوارکنندهترین درمانهایی که در حال حاضر در طبقه پنجم برای انواع خاصی از سرطان استفاده میشود، ایمونوتراپی است. درمان با سلولهای T با گیرنده آنتیژن کایمریک (CAR) نوعی ایمونوتراپی است که از سیستم ایمنی بدن برای مبارزه با سرطان استفاده میکند و نیاز به شیمیدرمانی و پرتودرمانی را کاهش میدهد.
اهداکنندگان، درمانها را ممکن میسازند
تحقیقات نجاتبخش و مراقبتهای دلسوزانهای که در طبقه پنجم و در سراسر بیمارستان کودکان پاکارد انجام میشود، بدون حمایت سخاوتمندانه جامعه امکانپذیر نبود. شما به ایجاد این مکان شگفتانگیز کمک کردهاید.
وقتی بیمارستان برای اولین بار طراحی شد، طبقه پنجم فضایی محصور بود که برای نیازی آیندهنگر و تا حدودی مبهم کنار گذاشته شده بود. اما این نیاز به سرعت مورد توجه قرار گرفت، زیرا اکتشافات بیسابقه در پیوند سلولهای بنیادی، ایمونوتراپی سرطان، ژندرمانی و آزمایشهای بالینی، آینده پزشکی کودکان را به ما نشان داد.
خیرین از این کار باورنکردنی حمایت کردهاند و چیزی را که زمانی غیرممکن به نظر میرسید، ممکن ساختهاند. در میان هدایا، کمک مالی قابل توجهی از بنیاد دیوید و لوسیل پاکارد برای ساخت طبقه پنجم وجود دارد. بسیاری دیگر، از جمله حامیان قدیمی آن و رابرت باس، به قدرت و پتانسیل این کار ایمان داشتهاند.
طبقه پنجم جایی است که متخصصان مشهور جهان گرد هم میآیند تا تحقیقات منحصر به فرد و مراقبتهای پیشرفته را ارائه دهند تا به کودکانی مانند پیتر و میا بهترین فرصت را برای داشتن دوران کودکی سالم بدهند.
آسمان برای امکاناتی که در اختیار دارد، حد و مرزی ندارد.
ببینید چطور غیرممکنها را ممکن میکنیم supportLPCH.org/5thFloor.
این مقاله در ابتدا در شماره پاییز ۲۰۱۹ مجله ... منتشر شد. «اخبار کودکان پاکارد»: